演讲专家简介:Peter E. Clark,NCCN膀胱癌专家组主席、编写委员会成员(执笔者之一)。Vanderbilt-Ingram癌症中心泌尿外科学助理教授。主要临床兴趣为膀胱癌、肾癌、前列腺癌等的诊断和治疗。
美国洛杉矶当地时间3月13日上午,在第20届NCCN年会上,NCCN膀胱癌指南专家组主席Peter E. Clark教授回顾了非肌层浸润性膀胱癌和肌层浸润性膀胱癌治疗进展并介绍了新版(2015年第1版)中的更新。
一、概述
据最新流行病学统计数据:截止2015年,美国膀胱癌新发病例数为7400例,死亡病例数为16000例;90%的膀胱癌患者为尿路上皮细胞癌(urothelial cell carcinomas,UCC);膀胱癌男性发病率为女性的3~4倍;中位年龄为65岁。
膀胱癌的分期指肿瘤浸润深度及转移情况,是判断膀胱肿瘤预后的最有价值的参数。按照TNM分期,膀胱癌可分为非肌层浸润性膀胱癌(CIS, Ta和T1)和肌层浸润性膀胱癌(T2以上)(图1)。
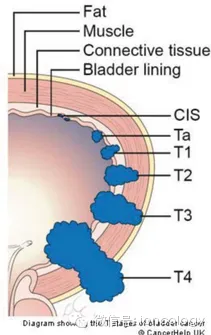
图1.膀胱癌T分期
二、非肌层浸润性膀胱癌(NMBC)
(一)概述
Peter E. Clark教授指出,80%的膀胱癌患者为非肌层浸润性膀胱癌:Ta期(非浸润性乳头状癌)占70%;T1期(肿瘤侵及黏膜下层)占25%;原位癌(CIS)(高级别非浸润)占5%。
由于肿瘤异质性,膀胱癌的预后较难预测。非肌层浸润性膀胱癌存在两大特征:①肿瘤复发,单纯经尿道电切术(TUR)后的复发率达70%~80%;②肿瘤进展,5%~30%的患者出现肿瘤进展。
(二)治疗
非肌层浸润性膀胱癌的治疗目标包括:①预防肿瘤复发,以减少接受其他治疗方式的需求(膀胱镜检查、活组织检查、经尿道膀胱肿瘤切除术[Transurethral Resection Of Bladder Tumor,TUBRT]和膀胱灌注治疗);②预防肿瘤进展,减少侵入性治疗及相关并发症。
1.膀胱灌注化疗
NCCN指南更新了单剂围手术期膀胱灌注化疗。Ta期低级别非肌层浸润性膀胱癌患者,可观察或考虑在术后24小时内给予单剂膀胱灌注化疗(非免疫治疗)和/或诱导式膀胱灌注化疗。(图2)

图2. 单剂围手术期膀胱灌注化疗更新
单次剂量化疗作用原理:根治残留病灶(不完全切除和/或肉眼不可见肿瘤);细胞毒性直接作用于循环肿瘤细胞,阻止肿瘤细胞播散;避免免疫诱导和/或BCG毒性。
目前已研发出多种膀胱灌注化疗的药物包括:Thiotepa、丝裂霉素C、表柔比星、吉西他滨和吡柔比星。
关于膀胱灌注治疗支持证据,Peter E. Clark教授依次介绍了四项研究分析:Sylvester等2004年发表于《泌尿外科学杂志》的荟萃分析(J Urol 2004 171:2186-2190),Berrum-Svennung等2008年发表于《泌尿外科学杂志》的文章(J Urol 2008 179: 101-106)和Gudjonsson等2009年发表于《欧洲泌尿学》杂志的文章(Eur Urol 2009 55: 773-780)。
几个领域的循证医学数据不充分:
①CIS,绝大多数试验未考虑原位癌;
②疑似高级别T1期,试验中纳入的高级别T1期膀胱癌患者极少;
③原位癌或高级别T1期患者很可能再接受BCG治疗;
④几乎没有证据表明术后即刻膀胱灌注化疗可增加获益;
⑤没有足够好的研究显示膀胱灌注治疗可以降低肿瘤进展风险;
⑥疑似T2期,所有试验均未纳入T2期患者。
不良反应:2%~22%的较轻不良反应经常不被报道(通常是温和的);膀胱穿孔(膀胱周围组织/脂肪坏死,延期愈合);未治愈;营养不良性钙化;药疹、皮炎;死亡。
最适人群为低容量、低级别、孤立性、初级或低复发率、乳头状瘤。不涉及穿孔和/或深部切除的患者。不适人群为疑似原位癌、高容量肿瘤、疑似高级别T1或T2+患者、很快复发、大面积切除、涉及穿孔和/或深部切除的患者。
2.经尿道膀胱肿瘤切除术(TUBRT)
经尿道膀胱肿瘤切除术(Transurethral Resection Of Bladder Tumor,TUBRT)是非肌层浸润性膀胱癌的主要治疗手段。关于再次TUBRT,指南作如下更新:
高级别Ta期患者的二次手术治疗选择:如果为不完全切除,则重复TURBT;如果在样本中无肌肉,则强烈建议考虑再次TURBT。
低级别或高级别T1期患者的二次手术治疗选择:强烈建议再次TURBT或高级别患者行膀胱切除术。(图3)

图3. 再次TUBRT更新
再次TURBT作用原理:切除残留病变;降低分期进展的机会;预测膀胱灌注治疗效果。
小结:高级别Ta期患者,怀疑未完全切除或组织标本中无肌肉时,需再次手术;T1期患者,强烈建议再次手术,尤其是组织标本中无肌肉的。
3.BCG膀胱灌注治疗
高级别Ta期患者的辅助膀胱灌注治疗选择的指南更新:BCG(优先)或丝裂霉素膀胱灌注治疗或观察。
低级别或高级别T1期患者再次TURBT后的辅助膀胱灌注治疗选择的指南更新:有残留病灶者,BCG(1类)或膀胱切除;无残留病灶者,BCG(优先)(1类)或丝裂霉素膀胱灌注治疗或观察高度选择病例。
原位癌患者均选择BCG膀胱灌注治疗。(图4)

图4. BCG膀胱灌注治疗更新
Peter E. Clark教授指出,BCG是优先选择的药物。
Ta、T1和原位癌患者治疗后复发或疾病持续存在 随访结果为细胞学阳性、影像学阴性、膀胱镜检查阴性者 选择映射活检包括把前列腺TUR活检。活检结果为阴性者:随访每3个月检查一次,之后增加间隔期或维持BCG灌注治疗(可选择);膀胱阳性者:BCG治疗完全应答时,维持BCG灌注治疗(优先)。(图5)

图5.BCG维持灌注治疗
Peter E. Clark教授特别强调,BCG维持灌注治疗增加了剂量相关毒性反应,所以临床治疗时应注意预防处理。
BCG或丝裂霉素灌注治疗后复发,且连续用药不超过2个周期者,接受TUBRT再评估。评估结果为完全反应者:维持BCG灌注治疗(如果前期为BCG治疗则优先选择);原位癌或Ta期者:更换膀胱灌注治疗药物或行膀胱切除术;高级别T1期者:行膀胱切除术。(图6)

图6. BCG维持灌注治疗更新
除以上所述治疗外,Peter E. Clark教授指出,部分非肌层浸润型膀胱癌需考虑行膀胱根治术:迅速复发(<6个月)或难治性膀胱癌;re-TUR为T1期膀胱癌;高容量多病灶高级别膀胱癌;T1期伴淋巴浸入膀胱癌;组织学复杂(如微乳头癌);患者依从性差。
三、肌层浸润型膀胱癌(MIBC)
(一)手术治疗
关于膀胱根治性切除,美国金标准为:男性,膀胱前列腺切除;女性,盆腔前部脏器清扫(膀胱、阴道前段、子宫、卵巢和输卵管)。部分膀胱切除适用于高选择病例、大部分孤立肿瘤、非CIS、大部分脐尿管癌和手术切缘阴性。
此外,Peter E. Clark教授还介绍了双侧淋巴结切除标准及PLND分界线(图7)。
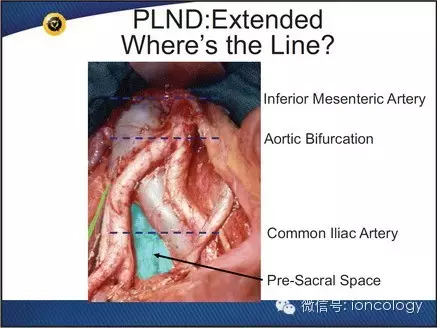
图7
(二)辅助化疗
尿路上皮癌是一类对化疗敏感的疾病。新辅助化疗可以给肌层浸润型膀胱癌
患者带来如下获益:微转移疾病治疗时无延迟、患者身心状态最佳、手术前治疗更耐受、药物作用不会受手术影响。但在临床应用时也得警惕不良事件的发生。
关于辅助治疗,Peter E. Clark教授总结道:辅助化疗证据少于新辅助化疗;维持高风险患者(T3+或N+)不接受新辅助化疗的选择;基于顺铂的多药物联合方案;如果不能耐受顺铂,则选择卡铂。
最后,Peter E. Clark教授介绍了膀胱保护性治疗。他强调,多学科协作团队才是成功的关键。





 京公网安备 11010502033352号
京公网安备 11010502033352号